血中のケトン体レベルが高くなるのは、血糖が細胞に入るのを助けるインスリンの生成が効果的でないことが原因です。十分なインスリンがないと、体は脂肪を燃料に変換し始め、その過程で血流中にケトンと呼ばれる酸が蓄積し、未治療のまま放置すると最終的に糖尿病性ケトアシドーシスにつながります。
しかし、私たちの細胞内で毎秒起こる化学反応のほとんどは非常に狭い pH 範囲に依存するため、この酸性度は生物にとって非常に好ましくありません。
糖尿病性ケトアシドーシスは、糖尿病の非常に重篤な急性合併症です。 1 型糖尿病では、感染症、外傷、心臓発作、手術などによりインスリンの必要性が高まった結果である可能性があります。タイプ 2 では、敗血症などの重篤な状態で発生する可能性があります。
糖尿病性ケトアシドーシスとは何か、その主な症状と原因を理解することで、悪化を防ぎ、正しい治療を行って状態を解消することができます。
糖尿病性ケトアシドーシス – それは何ですか?
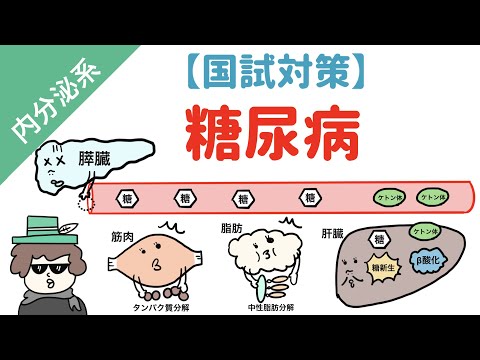
糖尿病性ケトアシドーシスとは何かをより深く理解するには、体が炭水化物、脂肪、タンパク質などのいくつかの栄養素を食物を通じて摂取していることを理解する必要があります。
通常、炭水化物は消化中に糖を含むさまざまな化合物に分解され、血液中で利用可能になります。そこから、膵臓はインスリンと呼ばれるホルモンを分泌し、細胞がエネルギー源として糖を利用できるように糖を輸送する役割を果たします。
一般に、体は最初に炭水化物を使用してエネルギーを生成しますが、蓄えられるものが十分でない場合、体は脂肪を使用し、このプロセスでケトン体が生成されます。
ケトンは有機化合物の一種で、ケトジェニック ダイエットで非常に人気があります。ケトジェニック ダイエットは、炭水化物ではなく脂肪の貯蔵を体に促すために低炭水化物の食事を維持するよう条件付けします。
しかし、糖尿病の人は十分なインスリンを産生しないか、インスリンの産生が不十分であるため、血糖の細胞への輸送が損なわれます。その結果、このプロセスを中断すると、体は脂肪をエネルギー源として使用し、ケトン体の生成を刺激します。
血液中には、アセト酢酸 (AcAc)、3-β-ヒドロキシ酪酸 (3HB)、アセトンの 3 種類のケトンが常に存在します。通常、これらのケトン体のレベルはそれぞれ異なりますが、体がそれらのレベルを調整します。
健康な人の場合、この変動は空腹に対する標準的な反応ですが、糖尿病患者の場合、ケトン体レベルが蓄積して意識喪失を引き起こす糖尿病性ケトアシドーシスを引き起こす可能性があり、このため医療上の緊急事態とみなされます。
主な症状
糖尿病性ケトアシドーシスは通常、症状が急速に現れ、場合によってはわずか 24 時間以内に症状が現れます。一部の人にとって、これらの兆候は糖尿病の最初の兆候である可能性があります。それらには次のものが含まれます。
- 過度の喉の渇き;
- 頻尿;
- 吐き気と嘔吐。
- 腹痛;
- 精神的混乱。
- 熟した果実の香りで息を吸います。
- 顔が赤くなる。
- 倦怠感;
- 呼吸が速い。
- 口と皮膚が乾燥する。
さらに、糖尿病性ケトアシドーシスのより具体的な兆候と症状には次のものがあります。
- 高血糖として知られる高い血糖値。
- 尿中のケトン体濃度が高い。

糖尿病性ケトアシドーシスの原因
糖尿病性ケトアシドーシスは、以下の要因によって引き起こされる可能性があります。
病気
尿路感染症や、肺炎、風邪、インフルエンザなどの病気により、アドレナリンやコルチゾールなどの一部のホルモンがより高いレベルで生成されるように身体が調整されることがあります。これらのホルモンが過剰になると、通常、インスリンの効果が妨げられ、自動的にケトアシドーシスの発生が引き起こされます。
インスリン療法の不適切な投与
糖尿病のある人は、血糖値のバランスを保つためにインスリンを使用します。投与量が不十分な場合、または予定された時間に投与されない場合、体はほとんどインスリンを受け取らず、その結果、脂肪の使用を通じてエネルギーを生成し始め、糖尿病性ケトアシドーシスを引き起こします。
その他の理由
体が糖尿病性ケトアシドーシスを発症する引き金となることが多い要因は他にもあります。最も一般的なものは次のとおりです。
- 身体的または精神的なトラウマ。
- ストレス;
- 高熱のエピソード;
- 心臓発作;
- 過剰なアルコールおよび/または違法薬物、特にコカイン。
- コルチコステロイドといくつかの利尿薬の使用。

危険因子
一部の人にとって、糖尿病性ケトアシドーシスになるリスクははるかに高くなります。一般に、最も傾向が強いのは次のとおりです。
- 1 型糖尿病の人。
- 推奨用量の投与を頻繁に忘れるインスリン使用者。
- 2 型糖尿病 (最もまれなケース)。

診断
一般に、糖尿病性ケトアシドーシスの診断は医師による身体検査によって行われますが、医師は仮説を確認するために他のいくつかの臨床検査を要求する場合もあります。追加の検査が実行される場合もあり、その結果は何が糖尿病性ケトアシドーシスの引き金となったのかを判断するのに役立つ可能性があります。
尿検査
尿サンプル中のケトン体の量を測定することは、診断への最初のステップの 1 つです。検査でケトーシスが確認された場合、医師はさらなる検査を指示する場合があります。自宅で行える尿検査キットも薬局で販売されています。
血液検査
- 血糖値:この検査は、糖が細胞に入るのに十分なインスリンが体内にあるかどうかを確認するために実行されます。インスリンが不足している場合は、血糖値が高くなる (高血糖) 可能性があります。
- ケトンレベル:体がエネルギー源として使用するために脂肪とタンパク質を分解すると、ケトンとして知られる酸が血流に入り、特定の検査で測定できます。
- 血液の酸性度:血液中のケトン体が過剰になると、血液が酸性になります。この状態はアシドーシスとして知られており、正常な臓器機能を妨げる可能性があります。
追加のテスト
基礎的な健康上の問題や、糖尿病性ケトアシドーシスの一因となっている可能性のある促進因子があるかどうかを特定することを目的として、追加の検査が行われます。その中には次のようなものがあります。
- 血液電解質検査;
- 尿検査;
- 胸部X線写真。
- 心電図。心臓の電気活動の記録です。
- 細菌の培養コレクション。
その結果をもとに、医師は診断を下し、最適な治療法を決定することができます。

糖尿病性ケトアシドーシスの治療
糖尿病性ケトアシドーシスは、不規則な血糖値とインスリンレベルを正常化することを目的として、いくつかのアプローチで治療されます。
患者が糖尿病と診断されていない場合、医師はおそらくケトアシドーシスのさらなる発症を防ぐための治療計画を策定するでしょう。しかし、原因が感染症や病気である場合、最も可能性の高いアプローチは抗生物質の使用を推奨することです。
糖尿病性ケトアシドーシスは、生命に潜在的な危険をもたらす重篤な症例であると考えられており、このため通常は救急治療室で治療されるか、場合によっては入院が必要になります。治療中は次の手順が採用されます。
- 水分補給:水分は、人が完全に水分補給されるまで、経口または静脈内プロセスを通じて投与できます。水分は、過剰な排尿によって失われた水分を補充し、過剰な血糖値を薄めることを目的としています。
- 電解質の置換:ナトリウム、カリウム、塩化物などのミネラルは、血液中で電荷を運ぶ電解質です。体のインスリンレベルが欠乏すると、体はさまざまな電解質レベルの低下に悩まされる可能性があります。したがって、治療法の 1 つは、心臓、筋肉、神経細胞の適切な機能を維持するために、電解質を静脈内で補充することです。
- インスリン療法:これまで見てきたように、この状況全体は血液中のインスリンの欠乏によって引き起こされます。その後、液体と電解質に加えて、人は静脈に直接投与されるインスリンを受けることができます。

考えられる合併症
糖尿病性ケトアシドーシス治療の合併症には次のようなものがあります。
- 低血糖 (低血糖):インスリンにより糖が細胞に侵入し、血糖値が低下します。血糖値が急激に低下すると、低血糖を引き起こす可能性があります。
- 低カリウム(低カリウム血症):糖尿病性ケトアシドーシスの治療に使用される水分とインスリンにより、カリウムレベルが下がりすぎる可能性があります。カリウムのレベルが低いと、心臓、筋肉、神経の活動に悪影響を与える可能性があります。
- 代謝性アシドーシス:過剰な酸性度を特徴とし、pH 7.35 未満を引き起こし、体の代謝の適切な機能を損なう可能性があります。酸性の pH は息切れ、動悸、嘔吐、眠気、見当識障害などの症状を引き起こし、すぐに治療しないと死に至る場合もあります。
- 脳浮腫:血糖値のバランスが急激に変化すると、脳に腫れが生じることがあります。この合併症は子供、特に最近糖尿病と診断された子供によく見られるようです。
糖尿病性ケトアシドーシスを治療しないと意識喪失を起こし、最終的には死に至る可能性があることは注目に値します。

防止
糖尿病性ケトアシドーシスは、糖尿病の他の合併症を防ぐために回避できる問題です。しかし、これを行うには、注意して自分の状態に定期的に注意を払う必要があります。
糖尿病を正しく管理する
糖尿病患者は、新しい生活習慣とより健康的な食生活を取り入れる必要があります。したがって、適切な量の炭水化物を含む健康的な食事に投資し、定期的に運動することを毎日の日課に組み込む必要があります。
さらに、内服薬やインスリンは医師の指示に従って服用し、忘れないようにしてください。
血糖値を常に監視する
糖尿病患者は、血糖値を少なくとも 1 日に 3 ~ 4 回チェックして記録するよう勧められることがよくあります。ただし、病気や重度のストレスがある場合は、この頻度が増加する可能性があります。適切に追跡することが、目標範囲内に確実に収まるようにする唯一の方法です。
インスリン投与量を調整する
インスリンの量は、食事の変化、運動、病気、その他の要因によって変化する可能性があります。医師のアドバイスを受けてインスリンの投与量を調整し、血糖値が上昇し始めたら、治療計画に従って目標範囲に戻してください。
ケトン体レベルをチェックする
特に病気やストレスがある場合は、尿も検査してください。これは、 尿ケトン体検査キットを使用して自宅で行うことができます。結果が中程度または高いケトン値を示した場合は、すぐに医師の診察を受ける必要があります。
危険な状況で行動する準備をする
すべての症状、原因、その状態に関連するリスク、およびこの健康状態に起因して問題が発生した場合に取るべき対策を読んで理解するようにしてください。この情報を家族、友人、同僚と共有して、必要に応じて誰もがあなたを助けられるようにしてください。
